これまで、脳腸相関は神経系(第2回参照)、内分泌(ホルモン)系(第3回、第4回参照)、免疫系(第5回、第6回参照)と、全身にさまざまに影響を与えていることを伝えてきました。その影響は多くの病気と関係しています。だからこそ各方面で脳腸相関に関する研究が進んでいるわけです。
具体的には、過敏性腸症候群や潰瘍(かいよう)性大腸炎といった消化管疾患、うつ病や不安障害といった精神疾患、パーキンソン病やアルツハイマー病といった神経疾患、糖尿病や肥満、非アルコール性脂肪肝などの内分泌・代謝疾患、アトピー性皮膚炎や喘息(ぜんそく)などの自己免疫疾患などとの関係が報告されています(※1)。
さて皆さん、胃もたれや便秘、下痢をくり返しておなかの調子が悪いのに、検査をしても「異常はない」と医師に言われたことはありませんか。
ここ数年、脳腸相関に関するエビデンス(科学的根拠)が積み重なるにつれて、そのように検査をしても胃や腸に異変が見当たらず、直接命にかかわる可能性は低いものの、生活の質(QOL)を著しく損なう「機能性消化管疾患」という病気の研究が進んでいます。
今回は機能性の病気や症状の特徴について、身近な病気のひとつであり、わたしの研究分野でもある「過敏性腸症候群」を例に、脳腸相関がどうかかわるのかについて見ていきます。
■過敏性腸症候群の治療法を伝える理由
過敏性腸症候群は「IBS(irritable bowel syndrome)」とも呼ばれ、病名を耳にしたことがある人、この病気で困っている人、「自分はIBSかも?」と感じている人は多いのではないでしょうか。
実際、過敏性腸症候群の人は、「日本では約10人に1人いる」と報告されています。
わたしは京都大学大学院医学研究科の大学院生のときに、日本初の過敏性腸症候群に対する「認知行動療法」(CBT)の大規模な「ランダム化比較試験」を行い、2022年に有効性を報告して博士号を取得しました(※2)。
新しい治療法が本当に効果があるのか、開発の過程で実施する試験のうち、現在もっとも正確に効果が検証できる臨床試験(新しい薬や治療法などを、ヒトに対して使用して評価すること)の方法が「ランダム化比較試験」です。
「ランダム化比較試験」を実施した研究は「エビデンスレベル」が高くなります。これらについては、京都大学大学院医学研究科准教授・田近亜蘭医師の次のサイトに詳しいので参考にしてください。
また、「認知行動療法」については次回に詳述しますが、一般に、うつ病や不安障害など、こころの病気の治療で行われる「心理療法」のひとつです。
「認知」は、ものごとの受け取りかたや考えかたのことです。考えかたが偏ることで、ストレスに対する不安を感じやすくなり、結果的に行動が制限されるような場合、認知行動療法では、考えかたや行動のバランスをとってストレスにうまく対応できるように認知をつくっていきます。
わたしは消化器内科医時代、薬で症状が改善しない過敏性腸症候群の人が一定数存在し、しかもほかに有効な治療法もないことで悩んでいました。
2014年に日本消化器病学会が発行した過敏性腸症候群の「診療ガイドライン」(医師の診療の指針となる文書。エビデンスに基づいて最良と考えられる検査や治療法が提示されている)では、薬による治療が不十分な場合に心理療法が勧められていました。
しかし、その診療ガイドラインの根拠はいずれも海外の報告で、日本人の過敏性腸症候群に対する心理療法の効果はわかっていませんでした。効果があるかわからない、公的医療保険も適用されていない治療を患者さんに勧めることはできません。
そこでわたしは、過敏性腸症候群に対する心理療法が本当に効果があるのかを確認するために、病院勤務を離れて大学院に入学し、研究を行ってその結果を報告した次第です。ランダム化比較試験を実施して報告ができたことは、各方面から評価されました。
なお、このときの研究チームはわたしが京都大学大学院医学研究科の特任助教を経て、名古屋市立大学大学院医学研究科の助教となった現在もひき継ぎ、研究を続けています。
■「気のせい」ではない「機能性」の消化管の病気
消化管の病気は大きく、「器質性」の疾患と「機能性」の疾患にわけられます。
まず、「器質性消化管疾患」のほうは、がんや潰瘍(かいよう)のように、一般的な検査の血液検査や内視鏡検査、エコーなどの画像の検査で異常が認められる消化管の病気を指します。
これに対して、下痢をくり返す、便秘が続く、おなかが痛い、胃がもたれる、胸やけがひどい、吐き気がする、胃の内容物が逆流するなどの明らかな症状があるにもかかわらず、検査では異常が見つからない病気を「機能性消化管疾患」といいます。「機能」が、働きや役割を表すことばであるとおり、胃腸の働きが悪化する病気、という意味合いです。
この機能性消化菅疾患には、過敏性腸症候群のほか、「非びらん性胃食道逆流症」(NERD:Non-Erosive Reflux Disease)、「機能性ディスペプシア」(FD:Functional Dyspepsia)などがあります。機能性ディスペプシアは、かつては「神経性胃炎」と呼ばれていた病態ですが、現在ではこの病名が付けられて積極的に治療が実践されています。
いずれも、「検査で異常が見つからない」ことが特徴であり、本人の困り具合に対して周囲の理解を得にくいばかりか、「機能性」の語音(ごおん)を「気のせい」だと聞き間違えられることもあるようです。
しかし最近の研究では、心理的ストレスが症状に影響するものの、腸内細菌を含む脳腸相関がそのメカニズムに関係しているといった報告が続き、「気のせい」ではなく、先述のように医学的なエビデンスが積み重ねられつつあるわけです。まずはその点を知っておいてください。
■くり返す下痢、便秘のつらさ…不登校、休職につながることも
おなかが痛いと食欲もわかず、気分も悪くなる。このような痛みが頻回に起こり、しかも、トイレに行った直後に再びトイレに駆け込むような下痢や、頭が痛くなるほど力んでもすっきり出ず、常に残便感がある便秘を伴っている…こうなると日常生活にはどのように影響するでしょうか。
実はこれが過敏性腸症候群の症状であり、患者さんたちの日常なのです。病気としては直接命にはかかわらないものの、重症の過敏性腸症候群の人の日常生活への負担は、重症の心不全にも匹敵すると言われています(※3)。つまり、ほかの人の助けなしに日常生活を送るのが難しいのです。
わたしは研究を開始するきっかけとなった患者さんの症状を通して、日常生活への影響が大きいことは知っていましたが、研究を行う中で不登校や休職、ときに退職につながる割合が予想以上に大きいことを実感しています。
■「胃腸炎」が過敏性腸症候群の発症リスクに
過敏性腸症候群の診断基準は後述しますが、なにかひとつの原因で発症するよりも、複数の原因が重なって生じるケースが多く見られます。中でも発症リスクが高いのが、「胃腸炎」です。
「胃腸炎などの感染症を起こした後に過敏性腸症候群を発症する確率は、通常の6~7倍程度高い」とされ、「胃腸炎後2~3年は発症のリスクも高まる」と報告されています(※4)。
胃腸炎とは名称のとおり、胃や腸に炎症がある状態なので「器質性」の病気です。しかし、「機能性」の過敏性腸症候群の原因にもなるように、器質性と機能性の病気は重なる部分もあるのです。
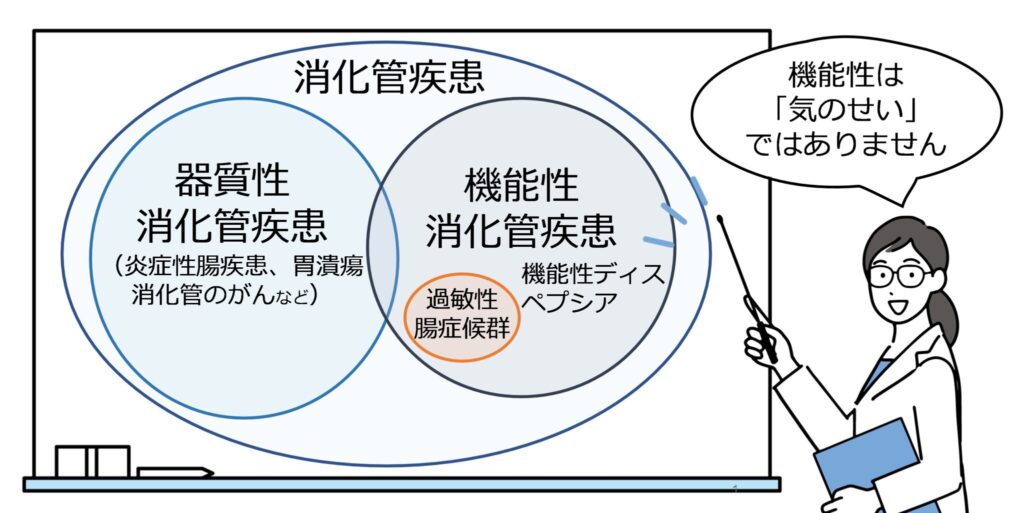
器質性の病気が治っても症状が改善しない場合、機能性も実は同時に存在していたことや、胃腸炎などの後から機能性の病気が発症することもあります。また、最初は機能性と診断されていても、時間が経って器質性の診断基準が明らかになってくる場合もあります。
つまり、最初に何らかの病気の診断がついても、治療の経過が良くないと思う場合は再度、消化器内科や内科を受診して検査を受ける必要があるということです。
■国際的な診断基準「Rome(ローマ)基準」
過敏性腸症候群という概念は比較的最近に確立されましが、人類は昔から腹痛や下痢、便秘に苦しんで来たと思われます。
中国の後漢(ごかん)時代の末(西暦200年前後)に書かれたという『傷寒(しょうかん)論』という中医学の古典には、過敏性腸症候群を疑う症状と、それに対する処方が記されています。
また、戦国武将の石田三成にもこの病気を疑う症状があったとか。子孫にも緊張時におなかが痛くなることがひき継がれて、「三成腹(みつなりばら)」と呼んでいるそうです。
もちろん、その腹痛などが現在の過敏性腸症候群の症状とぴたりと一致するとは限りませんが、症状そのものはわかりやすく、当たらずといえども遠からず、だったのかもしれません。
それから数百年が過ぎ、1978年、くり返す腹痛および便通の異常といった一連の症状がアメリカ人の消化器内科医・マニングらによって「病気」として提唱されました(※5)。
その後、1988年にイタリアのローマで開催された「国際消化器病学会」において、過敏性腸症候群の診断基準を統一し、研究を推進しようとする動きが高まりました。そこで同学会は1990年、その診断基準を「Rome(ローマ)基準」と名付けて発表しました。消化器病に関する情報に接していると、折に触れてこの用語が出てくるでしょう。次に1992年には、過敏性腸症候群以外の機能性消化管疾患も含めた現在にいたるRome基準の形が発表されました。
なお、日本消化器病学会から過敏性腸症候群の「診療ガイドライン」が刊行されたのは、22年後の2014年のことでした。
この間、世界ではRome基準が10年ごとに改定されて、現在(2024年3月)の最新の診断基準は2016年の「Rome IV(ローマ・フォー)基準」です。次回は2026年に「Rome V(ローマ・ファイブ)基準」へ改訂される予定です。
■過敏性腸症候群の「診断基準」は
過敏性腸症候群は最初に述べたとおり、機能性消化管疾患のひとつです。同病気と診断されるには、似たような症状を起こすほかの病気がないことが前提条件となります。
その上で、RomeⅣ基準の「診断の6カ月以上前からくり返す腹痛が、最近3カ月の間で平均して少なくとも週1日あり、①排便に関連する、②排便頻度の変化を伴う、③便の形の変化を伴う、の2つ以上を満たす」場合に、過敏性腸症候群と診断されます。
ここでいう「排便異常」は、下痢もしくは便秘のどちらか、もしくは両方がある状態のことです。下痢や便秘の頻度によって、過敏性腸症候群は「下痢型(下痢が全体の25%以上を占める)」「便秘型(便秘が25%以上)」「混合型(下痢および便秘がそれぞれ25%以上)」「分類不能型(いずれの型にもあてはまらない)」の4つの型(症状によるタイプ)に分類されます。
なお、機能性消化管疾患と診断されたうえで、RomeⅣ基準を満たさない場合は、機能性便秘症や、機能性下痢症など、症状によって診断名がつけられます。
ところで、過敏性腸症候群の「過敏」とは、「知覚過敏」を指しています。通常なら便意を感じない程度の便やガスでも、強い便意やおなかの張り感、痛みとして感じる状態となります。
また、通常、腸管には排便や排ガスの直後でも便やガスが多少残っていることも多く、過敏性腸症候群がないときは感覚が過敏ではないため、便意や痛みとして知覚しないのです。
一方、知覚過敏があると、排便しても残便感を覚えやすくなり、スッキリ出し切るために長時間トイレにこもったり、浣腸をしたりする人もいます。
また、腸管の運動異常も起こります。そのため、過剰なぜん動運動による下痢や、ぜん動の低下による便秘が起こり、便意や痛みが悪化するなどの悪循環となります。
こうしたことから、薬ではおもに、知覚過敏を改善させるタイプや、腸管の運動異常を改善させるような効果をもつタイプが使われます。
■治療に抗うつ薬や睡眠薬を使う場合は
薬について触れた流れで、過敏性腸症候群の治療について紹介しておきます。
通常、病院では問診をして、器質性疾患やそのほかの内科の病気を否定する検査が行われます。その上で過敏性腸症候群と診断されれば、下痢や便秘といった症状に応じた薬が処方されるパターンが多いでしょう。
しかし、過敏性腸症候群の診療ガイドラインでは、投薬の前に、病気の説明、食事指導を含む生活習慣の改善が勧められています。
そして、生活習慣を改善しても症状が残る場合に、便秘、下痢、腹痛、腹部ぼう満感などの消化器の症状に対する薬による治療を行い、それでも改善しない場合に、ストレスや心理的な病気に対する問診を再度実施します。そこでうつや不安、およびそのほかの精神の病気がないかを診断し、必要に応じて抗うつ薬や抗不安薬、睡眠薬などを処方します。
ただし、抗うつ薬など精神の病気に関する内服薬は、日本の内科の医師は頻繁には処方していません。
これらの薬は開始時に吐き気や食欲低下などの症状が一時的に出現する可能性があることや、内服する薬の量の調整が必要であること、また、中止するときには急に減らさない方がいい場合もあります。可能であれば、抗うつ薬などは精神科や心療内科など精神の病気の専門科での処方が望ましいと考えます。
このとき、病気や治療に関する説明を省いて、精神科や心療内科への受診を勧められたために、体がしんどいのに、気(こころ)のせいだと扱われたと話す人もいます。診断の際に、病気および今後の治療の見通しについて説明を受けることは、その後の経過を良好にするためにとても重要です。
なお、薬では改善せず、ストレスや心理的な原因があるかもと思う場合は、カウンセリングや前述の認知行動療法などの心理療法が有効なこともあるのですが、これらは公的医療保険の適用外となります。ただし、現在、大学や医療機関などでいくつかの心理療法の臨床試験が行われています。次回、わたしたちの研究グループでの結果も踏まえて、心理療法のメリットデメリットを説明します。
■過敏性腸症候群の食事療法「低FODMAP(フォドマップ)食」に注目
心理療法の説明の前に今回は、診療ガイドラインでは薬による治療の前に勧められているのに、あまり外来で実践されていない食事指導について簡潔に説明しておきます。この理由はいくつかありますが、食事指導は個別性が大きく一般外来では時間的にも難しいこと、栄養指導として公的医療保険の適用がないことが考えられます。
過敏性腸症候群の症状を誘発しやすい食品として、脂質、カフェイン類、乳製品、香辛料などが知られています。
中でも、食事指導を体系化したオーストラリア発の研究では、「低FODMAP(フォドマップ) 食」によって過敏性腸症候群の症状が改善したという報告があります(※6)。
この食事法を耳にしたことはありますか。FODMAPとは、小腸で分解・吸収されにくく大腸で発酵しやすい糖類の総称のことです。次のように、頭文字を組み合わせています。
Fermentable(発酵性の)
Oligosaccharides(オリゴ糖:フルクタン、ガラクトオリゴ糖)
小麦、ライ麦、タマネギ、ニンニク、豆類など
Disaccharides(二糖類:ラクトース)
牛乳、ソフトチーズ、ヨーグルトなどの乳製品
Monosaccharides(単糖類:フルクトース)
果物、ハチミツなど
And
Polyols(ポリオール類:ソルビトール、マンニトール、イソマルト、キリシトール、グリセロール)
マッシュルーム、キシリトール、プルーンなど
病気ではなくても、これらの食品を食べておなかがゆるくなったことがある人も多いでしょう。
FODMAPに属する糖類は腸管に残ることで浸透圧を上げ、腸管内の水分量を増やして下痢や軟便をひき起こします。また、細菌によって急速に発酵され、メタンや水素といったガスの発生にも関係すると考えられています(※7)。
身近な例では、チューインガムに含まれるキシリトールはFODMAPに該当します。このため、包装紙などには小さく、食べ過ぎるとおなかがゆるくなる、という注意書きがあります。
その後、イギリスのロンドン大学のグループが2011年に報告した研究でも、低FODMAP食が過敏性腸症候群の症状改善に有効であることが報告されました。ただし、便秘型の過敏性腸症候群の症状改善には低FODMAP食はあまり効果がなかったようです(※8)。
これは、FODMAPを含む食品がすべての過敏性腸症候群の人の悪化につながるとは限らないということでもあります。なお、「便秘型の過敏性腸症候群と慢性便秘症とはどう違うの?」という質問を多く受けるので、後の回で説明します。
研究においては栄養士の指導のもと、パンフレットなども併用しながらFODMAPを多く含む食品を2~6週間控えてみて、症状が改善すればFODMAPの関与が疑われる、変化がないならそれほど関係ないと考えます。
明らかに改善を認めた場合は、8~12週間かけて今度は中止した高FODMAP食を一品ずつ、最低3日程度は様子を見ながら再開してみて、症状を観察します。
食べ始めても症状の悪化がなければ、その食品は「その人にとって」は問題がないもの、になります。この作業をくり返し、その人にとって「大丈夫」、もしくは「大丈夫ではない」食品を見つけ、日常生活に反映する。これが低FODMAP食の概要です。
つまり、低FODMAP食にしたらいいというものではなく、FODMAPを含む食品の中でも、自分の症状に関係する食品を見つけて、摂取を減らすことが目標となります。
この研究を発表したオーストラリアのMonash大学のホームページでは、英語版ですが、低FODMAPのアプリをダウンロードすることも可能です(https://www.monashfodmap.com/ibs-central/i-have-ibs/starting-the-low-fodmap-diet/)。興味がある方は参照してください。
低FODMAP食の考えかたからもわかるように、過敏性腸症候群における食事の影響は個人個人の反応による部分が大きく、一律に良い、悪いということはできません。また、同じ人でも体調やそのときどきの生活・仕事環境によって変わる可能性があります。
このため、「自分にとって」合うもの、合わないものをできるだけ客観的な記録として、日記やスマホのメモなどに残し、自分の体で実験しながら、もっとも自分に合った食生活を見つけていくことがポイントとなるでしょう。
次回は先述のとおり、わたしの研究の報告でもある「心理療法」について紹介します。
<参考>
※1.Vijay A, Valdes AM. Role of the gut microbiome in chronic diseases: a narrative review. Eur J Clin Nutr. 2022;76(4):489-501.
※2.Kikuchi S, Oe Y, Ito Y, Sozu T, Sasaki Y, Sakata M, et al. Group Cognitive-Behavioral Therapy With Interoceptive Exposure for Drug-Refractory Irritable Bowel Syndrome: A Randomized Controlled Trial. American Journal of Gastroenterology. 2022;117(4):668-77.
※3.Spiegel B, Harris L, Lucak S, Mayer E, Naliboff B, Bolus R, et al. Developing Valid and Reliable Health Utilities in Irritable Bowel Syndrome: Results From the IBS PROOF Cohort. The American Journal of Gastroenterology. 2009;104(8):1984-91.
※4.Halvorson HA, Schlett CD, Riddle MS. Postinfectious irritable bowel syndrome–a meta-analysis. Am J Gastroenterol. 2006;101(8):1894-9; quiz 942.
※5.Manning AP, Thompson WG, Heaton KW, Morris AF. Towards positive diagnosis of the irritable bowel. Br Med J. 1978;2(6138):653-4.
※6.Shepherd SJ, Parker FC, Muir JG, Gibson PR. Dietary triggers of abdominal symptoms in patients with irritable bowel syndrome: randomized placebo-controlled evidence. Clin Gastroenterol Hepatol. 2008;6(7):765-71.
※7.Ong DK, Mitchell SB, Barrett JS, Shepherd SJ, Irving PM, Biesiekierski JR, et al. Manipulation of dietary short chain carbohydrates alters the pattern of gas production and genesis of symptoms in irritable bowel syndrome. J Gastroenterol Hepatol. 2010;25(8):1366-73.
※8.Staudacher HM, Whelan K, Irving PM, Lomer MC. Comparison of symptom response following advice for a diet low in fermentable carbohydrates (FODMAPs) versus standard dietary advice in patients with irritable bowel syndrome. J Hum Nutr Diet. 2011;24(5):487-95.
構成:阪河朝美・藤原 椋/ユンブル

「腸は第二の脳」という言葉が知られてきたが、最近の研究でそのメカニズムが医学的に説明できるようになってきた。そのエビデンスをもとに、ストレス関連消化管疾患の治療に、精神神経系疾患のうつ病や不安障害ケアの心理療法「認知行動療法」を取り入れる治療が始まっている。同治療法の研究者である消化器病専門医の著者によるこの研究成果と治療法、セルフケア法を一般に分かりやすく伝える。
プロフィール

菊池志乃
きくち・しの 名古屋市立大学大学院医学研究科共同研究教育センター助教。京都大学大学院医学研究科・健康増進・行動学分野・客員研究員。医学博士。消化器病専門医。消化器内視鏡専門医。京都大学大学院医学研究科博士課程医学専攻修了。高知大学・医学部医学科卒。岸和田徳洲会病院、天理よろづ相談所病院、高槻赤十字病院、京都大学医学部付属病院、京都大学大学院医学研究科特定助教を歴任。専門は過敏性腸症候群と認知行動療法。2022年、日本初の過敏性腸症候群に対する集団認知行動療法の大規模ランダム化比較試験を実施し、有効性を報告した。現在、名古屋市立大学にて過敏性腸症候群の臨床試験を実施中(https://suciri.localinfo.jp/)。


 菊池志乃
菊池志乃









 速水健朗×けんすう(古川健介)
速水健朗×けんすう(古川健介)

 樋口恭介×雨宮純
樋口恭介×雨宮純
 金子信久
金子信久
 佐田尾信作×前田啓介
佐田尾信作×前田啓介
 田村正資
田村正資